OPERATION DE LA CATARACTE
DOCTEUR MARC TIMSIT
CHIRURGIE DE LA CATARACTE
LA CATARACTE : UNE CHIRURGIE DEVENUE REFRACTIVE

Voir le FORUM opération de cataracte et suppression des lunettes
Docteur Marc Timsit
Le temps où la chirurgie se bornait à supprimer la cataracte est révolu. L’opération de la cataracte peut être actuellement considérée comme une véritable chirurgie réfractive offrant l'opportunité de diminuer la dépendance aux lunettes. Cet objectif, parfois non formulé, est souvent atteint, tous les défauts réfractifs étant corrigibles. La chirurgie de la cataracte, à tort banalisée, est dès lors, plus exigeante que jamais. Elle nécessite une étude attentive, une expertise particulière et des choix pertinents. De grands progrès dans les techniques chirurgicales et les implants permettent d’appporter une réponse adaptée aux désirs de chacun.
L’évolution de la chirurgie et de l’exigence en matière de résultats
Avant les années 80 on ne mettait habituellement pas d’implant à la place du cristallin. On pratiquait une extraction intracapsulaire du cristallin dans sa totalité par une très grande incision. L’absence d’implant imposait une correction par un verre de lunette convexe de très forte puissance de l’ordre de +12 dioptries qui présentait de grands inconvénients. Les objets paraissaient  déformés, l’effet prismatique faisait que l’objet observé n’était pas situé là où il apparaissait être. Tant que les deux yeux n’étaient pas opérés ils perçevaient deux images de taille différente (aniseïconie), d’où une vision double. La grande incision entraînait un astigmatisme majeur très long à se stabiliser. Les patients mettaient des mois à s’adapter et devaient apprendre à tourner la tête plutôt que le regard (du fait de la réduction du champ visuel) et à apprécier les distances. Il s’ensuivait que les complications post-opératoires de la chirurgie de la cataracte comprenaient la fracture du col de fémur lors de chutes dans les escaliers et le risque de se faire écraser en traversant la rue. Cependant on opérait tardivement des cataractes “mûres” et le patient qui étaient malvoyant avant l’intervention se satisfaisait de l’amélioration de sa vision.
déformés, l’effet prismatique faisait que l’objet observé n’était pas situé là où il apparaissait être. Tant que les deux yeux n’étaient pas opérés ils perçevaient deux images de taille différente (aniseïconie), d’où une vision double. La grande incision entraînait un astigmatisme majeur très long à se stabiliser. Les patients mettaient des mois à s’adapter et devaient apprendre à tourner la tête plutôt que le regard (du fait de la réduction du champ visuel) et à apprécier les distances. Il s’ensuivait que les complications post-opératoires de la chirurgie de la cataracte comprenaient la fracture du col de fémur lors de chutes dans les escaliers et le risque de se faire écraser en traversant la rue. Cependant on opérait tardivement des cataractes “mûres” et le patient qui étaient malvoyant avant l’intervention se satisfaisait de l’amélioration de sa vision.
 A partir des années 80 l’extraction du cristallin est devenue extracapsulaire retirant le noyau et le cortex et laissant la capsule. Les résultats se sont beaucoup améliorés en raison de l’usage du microscope opératoire et de la phakoémulsification par une petite sonde à ultrasons. Elle permet d’extraire le cristallin par une petite incision réduisant énormément le temps de cicatrisation et l’astigmatisme. Elle enlève entièrement le noyau du cristallin et le cortex et ne laisse dans l’œil que la capsule postérieure pour supporter l’implant. Les implants ont connu des améliorations de matériau et de forme aboutissant à une excellente tolérance par les tissus oculaires. L’anesthésie est devenue beaucoup plus légère.
A partir des années 80 l’extraction du cristallin est devenue extracapsulaire retirant le noyau et le cortex et laissant la capsule. Les résultats se sont beaucoup améliorés en raison de l’usage du microscope opératoire et de la phakoémulsification par une petite sonde à ultrasons. Elle permet d’extraire le cristallin par une petite incision réduisant énormément le temps de cicatrisation et l’astigmatisme. Elle enlève entièrement le noyau du cristallin et le cortex et ne laisse dans l’œil que la capsule postérieure pour supporter l’implant. Les implants ont connu des améliorations de matériau et de forme aboutissant à une excellente tolérance par les tissus oculaires. L’anesthésie est devenue beaucoup plus légère.
À quel stade la cataracte doit-elle être opérée ?
Les signes de la cataracte apparaissent très progressivement et associent à des degrés divers :
> Une baisse de l’acuité visuelle. Elle est souvent plus marquée de loin que de près. La vue de près s’améliore même parfois, la cataracte pouvant entraîner une myopie d’indice. Avec l’évolution de l’opacité du cristallin, les lunettes deviennent inefficaces.
> Une vision floue. Une impression de brume ou de vitre sale. Les contrastes sont moins nets, les détails sont mal perçus, surtout si l’éclairage est faible.
> Des éblouissements. Ils surviennent à la lumière intense, au passage d’un lieu très éclairé à l’obscurité et à contre-jour. La conduite nocturne est souvent problématique (phares des voitures).
La décision opératoire dépend beaucoup des besoins visuels du patient et de son mode de vie. Il est classique de considérer que l'intervention est indiquée si l'acuité visuelle est réduite à moins de 4/10. En fait cette notion est trop restrictive : il faut y ajouter celle de la qualité de la vision. Les sujets porteurs d'une cataracte ont souvent une très nette diminution de la vision crépusculaire avec baisse de la sensibilité au contraste dangereuse pour la conduite en fin de journée. Une diminution modérée de l’acuité visuelle peut signifier une incompatibilité professionnelle pour quelqu’un qui a besoin de conduire, alors que, pour une personne sédentaire, cela ne sera pas un grand handicap. D'autres besoins sensoriels sont fonction du mode de vie : de plus en plus de seniors, par exemple, souhaitent voyager, conduire sur de longues distances, utiliser l’ordinateur…
Le taux de succès important explique que l’on opère actuellement beaucoup plus tôt. Il ne sert à rien d’attendre, la vision de plus en plus mauvaise majorant l’inquiétude.
La chirurgie du cristallin clair : devancer la cataracte pour bénéficier d’une «chirurgie réfractive»?
L’opération de la cataracte peut actuellement être considérée comme une véritable chirurgie réfractive et l'occasion d'une 'nouvelle jeunesse', par la suppression des lunettes. Dans cette optique il est possible d'opérer à un stade précoce, sans attendre que la perte visuelle soit vraiment gênante, l’objectif étant surtout de corriger un trouble de la vision (myopie, hypermétropie ou presbytie). L’opération est considérée alors comme une alternative à la chirurgie réfractive chez les plus de 55 ans qui désirent s’affranchir des lunettes.
Les avis sont partagés sur ces interventions axées sur le confort plus que sur une réelle indication médicale, avec parfois un cristallin encore clair. L’opération offre de très bons résultats dans la majorité des cas tout en étant relativement légère (anesthésie locale, hospitalisation ambulatoire, récupération rapide). Alors pourquoi ne pas remplacer un cristallin qui a de toute façon perdu son pouvoir d’accommodation (presbytie)? Plus invasive que les techniques réfractives au laser, l’opération peut entraîner des complications, certes très rares. Se pose alors le problème de faire la différence entre l’opération de la cataracte et l’opération d’un cristallin clair (qui est totalement à la charge du patient) avec une acuité visuelle qui pourrait simplement être corrigée par de nouvelles lunettes. Comme éléments en faveur d’une cataracte : les difficultés fonctionnelles (éblouissement, conduite nocturne), une myopie cristallinienne évolutive, les photographies du cristallin, l’étude de l’indice OSI de diffusion du cristallin à l’OQAS…
La réussite d’une chirurgie réfractive de la cataracte repose sur l’appréciation des besoins visuels
La demande de suppression des lunettes est de plus en plus fréquente, en particulier chez le presbyte subissant ce handicap inéluctable du vieillissement. De plus en plus actif l’opéré de la cataracte souhaite une indépendance totale ou partielle aux lunettes et un gain d’autonomie. Il est alors essentiel de clarifier sa réflexion et de l’impliquer dans la décision thérapeutique. Cela implique des explications claires et détaillées. Le rôle du chirurgien maîtrisant les différentes techniques et leurs résultats est de lui proposer une solution “à la carte”, optimale en terme d’efficacité, de confort et de sécurité. La chirurgie de la cataracte devient une chirurgie personnalisée adaptée à chaque cas avec une infinité de réglages possibles pour répondre au mieux aux priorités visuelles. Il y aura satisfaction du patient s’il obtient un résultat personnalisé selon son mode de vie (sédentaire ou actif, professionnel, conduite, loisirs, sports…). Les réponses à un questionnaire détaillé guident la meilleure solution, le patient étant placé au centre d’un processus décisionnel éclairé.
Le but est d’obtenir une autonomie sans lunettes à toutes les distances. On peut distinguer cinq zones de vision. La vision de loin éloignée (conduite, panneaux de signalisation routière, panoramas), la vision de loin (sports, golf, tir), la vision intermédiaire éloignée (télévision), la vision intermédiaire rapprochée (ordinateur, activités musicales), et la lecture. Un facteur à prendre en compte est la profession du patient. Il préférera être myopisé si son activité utilise surtout sa vision de près; s’il travaille en extérieur il préférera souvent une correction totale de loin. Il est souvent utile, si l’acuité visuelle le permet, de simuler le résultat. Ainsi le patient peut imaginer sa future vision.
L’indépendance aux lunettes en vision de loin
- Elle repose sur :
1 - la précision du calcul de l’implant permettant d’obtenir l’emmétropie sphérique en corrigeant précisément la myopie ou l’hypermétropie.
2 - la précision de la correction de l’astigmatisme
1- la précision du calcul de l’implant
Pour un calcul d’implant précis on utilisera une biométrie par interférométrie à cohérence optique, la plus précise, et les formules de calcul les plus récentes et reproductibles (SRKT, Hoffer Q, Haigis, Holladay 1 et 2, Olsen, Barrett). L’intelligence artificielle et le développement des statistiques intégrant les retours d’expériences liées au big data vont bientôt bouleverser l’utilisation de ces formules.
Le calcul d’implant est précis pour les yeux de taille standard. Il l’est moins pour les yeux ‘atypiques’ très courts (forte hypermétropie) ou très longs (forte myopie) nécessitant des formules adaptées. Le calcul d’implant est de même imprécis pour les yeux déjà opérés de chirurgie réfractive du fait de la modification de la kératométrie. Or il s’agit de patients exigeants car ils ont connu une vision satisfaisante sans correction.
2- La précision de la correction de l’astigmatisme
L’astigmatisme est présent de façon significative chez 30% des patients opérés de cataracte. Un astigmatisme résiduel limitera la qualité de l’acuité visuelle non corrigée sur la vision éloignée essentiellement. Il entraîne des difficultés à distinguer les contrastes, une vision floue, imprécise dédoublée, une confusion des lettres, une fatigue visuelle, un éblouissement, des maux de tête. Si l’astigmatisme est supérieur à 1 d, le port de lunettes devient nécessaire.
L'obtention d'une bonne qualité visuelle (précision, contrastes, vision en basse luminosité) passe par la maîtrise de l'astigmatisme. Il faut à la fois réduire au maximum l’influence astigmatogène de l’incision et corriger l’astigmatisme pré-existant. Trois facteurs sont essentiels : la précision des mesures, de l’acte chirurgical et l’utlisation d’implants toriques.
a) La précision des mesures de l’astigmatisme :
Il faudra se méfier d’une mauvaise qualité du film lacrymal influençant beaucoup l’évaluation de l’axe des astigmatismes faibles. Ou d’un astigmatisme irrégulier sur l’examen de la topographie cornéenne, difficile à corriger.
Comme l’astigmatisme cristallinien sera corrigé par l’ablation du cristallin, il ne faudra corriger que l’astigmatisme cornéen.
Il faut tenir compte de de l’astigmatisme total, résultant de l’astigmatisme cornéen antérieur et de l’astigmatisme cornéen postérieur ce qui nécessite d’effectuer une topographie cornéenne d’élévation. Une mauvaise analyse de l’astigmatisme postérieur conduit à une sous-correction de l’astigmatisme inverse et à une sur-correction de l’astigmatisme conforme.
b) La précision de l’acte chirurgical permet de maîtriser l’astigmatisme créé par l’incision
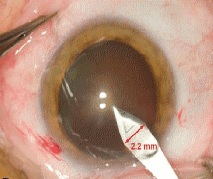 - la miniaturisation de l’incision. Une incision inférieure ou égale à 2 mm n’est pas astigmatogène surtout si elle est réalisée en temporal. La diminution des aberrations optiques cornéennes post-opératoires est liée de même à la petite taille de l’incision.
- la miniaturisation de l’incision. Une incision inférieure ou égale à 2 mm n’est pas astigmatogène surtout si elle est réalisée en temporal. La diminution des aberrations optiques cornéennes post-opératoires est liée de même à la petite taille de l’incision.
- la construction et l’architecture de l’incision. La géométrie idéale est carrée, avec une longueur du tunnel égale à sa largeur. Elle est optimale pour l’auto-étanchéité sans suture et pour minimiser l’astigmatisme induit.
c) La correction de l’astigmatisme préopératoire
Elle eut se faire par des incisions ou la mise en place d’un implant torique.
- Des incisions limbiques cornéennes relaxantes arciformes peuvent être effectuées manuellement avec un couteau précalibré ou au laser femtoseconde. Elles seront positionnées sur le ou les hémi-méridiens les plus bombés. L’incision principale peut corriger 0,5 d.
- Les implants toriques sont conçus spécifiquement pour corriger l’astigmatisme cornéen. Ils  sont indiqués dès que l’astigmatisme dépasse une dioptrie. Ils sont disponibles dans une très grande gamme de puissance sphérique. Introduits à travers une micro-incision de 2 mm, ils permettent d’obtenir une grande précision du résultat réfractif et de procurer un niveau excellent de satisfaction.
Le positionnement précis de l’implant torique sur l’axe d’astigmatisme conditionne le résultat. Une imprécision de 10° entraîne une perte d’efficacité de 35%, une imprécision de 15° entraîne une sous-correction de 50%. Au delà de de 30° l’effet de l’implant torique devient nul. En cas de rotation post-opératoire de l’implant de plus de 10° il devra être repositionné au bloc opératoire dans les 15 jours.
La précision des implants toriques et leur prédictibilité sont supérieures à celle de la réalisation d’incisions cornéennes pour les astigmatismes supérieurs à 1d.
sont indiqués dès que l’astigmatisme dépasse une dioptrie. Ils sont disponibles dans une très grande gamme de puissance sphérique. Introduits à travers une micro-incision de 2 mm, ils permettent d’obtenir une grande précision du résultat réfractif et de procurer un niveau excellent de satisfaction.
Le positionnement précis de l’implant torique sur l’axe d’astigmatisme conditionne le résultat. Une imprécision de 10° entraîne une perte d’efficacité de 35%, une imprécision de 15° entraîne une sous-correction de 50%. Au delà de de 30° l’effet de l’implant torique devient nul. En cas de rotation post-opératoire de l’implant de plus de 10° il devra être repositionné au bloc opératoire dans les 15 jours.
La précision des implants toriques et leur prédictibilité sont supérieures à celle de la réalisation d’incisions cornéennes pour les astigmatismes supérieurs à 1d.
- La stabilité de l’implant dans le sac est importante pour éviter l’astigmatisme interne engendré par un décentrement, une bascule (tilt) ou une torsion axiale.
L’indépendance aux lunettes en vision de près
Elle repose sur le choix de l’implant. Il existe principalement deux types d’implants : les monofocaux et les multifocaux.
1) Les implants monofocaux
Quand on choisit de poser des implants monofocaux les questions à poser sont :
- voulez-vous voir le mieux possible de loin quitte à porter des lunettes de près pour lire et pour l’ordinateur ?
- voulez-vous être moins dépendant des lunettes de loin et de près quitte à porter une petite paire d’appoint occasionnelle pour la vision de loin et/ou la vision de près ?
a) Les implants monofocaux assurant la même vision sur les deux yeux
C’est le choix le plus simple et le plus courant : ils corrigent un seul plan de vision.
Il est possible d'obtenir une nette amélioration de la vision de loin ou de la vision de près sans lunettes que l'on soit myope, hypermétrope ou emmétrope.
L’hypermétrope représente l’indication réfractive la plus facile. Il ne voit bien sans correction ni de loin ni de près. Il pourra être satisfait en corrigeant la vision de loin avec l’appoint de lunettes pour voir de près.
Le myope demande une autre réflexion. Il est habitué à lire sans lunettes, la presbytie étant compensée par la myopie. Il préfère en règle conserver ce privilège. Les implants seront alors réglés pour un degré de myopie résiduelle sur un oeil ou sur les deux assurant une vision de près à une distance confortable. Il y aura, comme avant, un port des lunettes pour voir de loin.
L’emmétrope ayant connu une excellente acuité visuelle de loin sans correction sera insatisfait s’il ne récupère pas cette vision.
b) Les implants monofocaux assurant une vision différente à chaque oeil. La monovision.
Dans la monovision (ou bascule), les implants sont calculés pour assurer une vision différente à chaque oeil. L’un assure la vision de loin, l’autre la vision de près grâce à un certain degré de myopie.
La monovision est particulièrement indiquée chez le myope voulant améliorer sa vision de loin tout en gardant sa possibilité de lire sans lunettes. Elle est moins bien tolérée chez l’hypermétrope.
Les réglages sont délicats car la différence de réfraction entre les deux yeux doit être à la fois efficace et confortable.
- Il faut savoir quel oeil sous-corriger pour la vision de près et quel oeil corriger de loin (en principe l’oeil dominant).
- En vision de loin, la vision deux yeux ensemble ne reposera que sur un oeil. La satisfaction du patient en dépendra. Il faut corriger la myopie et l'astigmatisme de cet oeil de façon optimale. Pas forcément totale. Laisser 0,25 d de myopie ne fait perdre que 5% d’acuité visuelle de loin mais fait gagner 20% en vision de près. Une hypermétropisation intempestive liée à une imprécision du calcul d’implant fait perdre totalement la vision de près.
- Pour la vision de près il faut savoir de combien sous-corriger l'autre oeil :
- Si la sous-correction est faible, le résultat sur la presbytie sera décevant et le sujet devra porter des lunettes pour lire.
- Si la sous-correction est trop importante ( par exemple avec une différence supérieure à 1,50 d), il risque d'y avoir trop de différence entre les deux yeux générant un inconfort ou une gêne visuelle, un trouble de la vision des reliefs.
L'oeil laissé myope ne voit pas bien de loin. L'oeil corrigé de loin ne voit pas bien de près. Cela peut entraîner une sensation d'inconfort avec la sensation que l'on ne voit que par un oeil. La vision binoculaire est alors réduite entraînant une diminution de la perception du relief et de l'appréciation des distances. Cette gêne est d'autant plus marquée que la différence entre les deux yeux est importante. C'est le cas si on cherche à avoir une vision de près meilleure sur l'oeil laissé myope. La conduite automobile, par exemple, peut être perturbée par la perception de deux images superposées avec un éblouissement.
La monovision est bien tolérée par la plupart des patients quand elle est bien dosée, assurant un bon confort visuel. Elle permet de se passer de lunettes dans la majorité des actes quotidiens courants. Des verres d’appoint, parfois légèrement teintés en cas de sensibilité à la lumière, restent nécessaires pour les activités visuellement exigeantes. Pour des circonstances particulières nécessitant une vision maximale de loin comme la conduite automobile rapide ou nocturne, la lecture de panneaux routiers à une certaine distance. Une lunette d'appoint peut être utile pour la lecture prolongée, la lecture des petites lettres ou en luminosité réduite.
La compensation des aberrations sphériques
par l’adaptation de l’asphéricité de l’implant permet d’améliorer la monovision. Il est possible d’adapter le choix de l’asphéricité de l’implant. L’aberration totale est l’addition de l’asphéricité de la cornée (mesurée par l’analyse du front d’onde par aberrométrie) et de l’asphéricité de l’implant prévu. Les choix se font en fonction de l’effet recherché sur la qualité de vision et sur l’effet de pseudo-accommodation. Une absence post-opératoire d’aberration positive totale (au maximum de 0,1 μ) peut être recherchée sur l’oeil dominant. Elle permet d’obtenir une une meilleure qualité de vision de loin et une bonne sensibilité aux contrastes. Cela peut améliorer par exemple la sécurité du patient dans les situations où la luminosité est faible, en conduite nocturne ou par temps de brouillard. La présence post-opératoire d’une asphéricité positive totale améliore au contraire la vision de près (0,27 μ d’aberration sphérique procure 0,50 d de peudo-accommodation). De même la conservation d’un petit astigmatisme surtout inverse (1d) améliore la vision de près par effet de pseudo-accommodation. Il est ainsi possible d’obtenir sur l’oeil dominé une bonne vision intermédiaire et une vision de près utile dans les actes de la vie courante tout en minimisant la différence de réfraction entre les deux yeux. Cela permet une meilleure tolérance de la monovision.
2)Les implants progressifs multifocaux
Ils permettent de corriger la myopie ou l’hypermétropie associés à la presbytie. Ils ont l’avantage de conserver la vision binoculaire. L’astigmatisme peut en outre être corrigé par un implant multifocal torique.
 Les implants multifocaux actuels permettent de s'affranchir très souvent de lunettes pour la vision de loin et la lecture avec une qualité visuelle meilleure et beaucoup moins d'effets secondaires qu'avec les implants utilisés jusque là. Les lunettes sont alors inutiles la plupart du temps, sauf ponctuellement, pour lire sous faible éclairage, réaliser des travaux minutieux, conduire la nuit...
Les implants multifocaux actuels permettent de s'affranchir très souvent de lunettes pour la vision de loin et la lecture avec une qualité visuelle meilleure et beaucoup moins d'effets secondaires qu'avec les implants utilisés jusque là. Les lunettes sont alors inutiles la plupart du temps, sauf ponctuellement, pour lire sous faible éclairage, réaliser des travaux minutieux, conduire la nuit...
Par rapport à une opération de cataracte classique, l'acte chirurgical est plus complexe et doit être plus précis, obéissant à un certain nombre d'impératifs. Le choix de l'implant est mportant et doit être déterminé en fonction des besoins.
- les conditions pour bénéficier d’un implant multifocal
Pour la réussite des objectifs de l'implant multifocal progressif il faut que toutes les conditions suivantes soient respectées
- un sujet motivé, actif et dynamique, désireux de s'affranchir des lunettes pour lire et pour voir de loin. Il doit être informé et avoir une attente réaliste en acceptant certains compromis : Les implants multifocaux peuvent générer des effets secondaires. Des halos autour des points lumineux la nuit (surtout gênants en conduite nocturne). Un éblouissement aux lumières vives. Une diminution de la vision des contrastes. Rarement une vision trouble (impression de voir comme à travers un brouillard). Ces effets secondaires sont plus rares avec les derniers implants progressifs. Le patient doit en être prévenu et prêt à accepter ces désagréments éventuels pour lire sans lunettes.
- ces effets secondaires sont plus ou moins prégnants selon la marque d’implant : tel modèle génèrera plus de halos qu’un autre, tel autre donnera de meilleurs contrastes qu’un autre. 
- Le patient doit accepter la possibilité occasionnelle de porter une petite paire de lunettes d'appoint pour parfaire la vision de loin ou de près ou une chirurgie secondaire au laser de la cornée pour corriger un défaut réfractif résiduel et son coût éventuel.
- un bon état oculaire (cornée, rétine, nerf optique). Il est primordial de pratiquer un examen pré-opératoire soigneux et une OCT rétinienne.
- une absence d'astigmatisme post-opératoire important. Les implants multifocaux exigent, beaucoup plus que les implants monofocaux, une précision extrême du résultat réfractif. S'il existe un astigmatisme pré-opératoire supérieur à 0,75 d il faudra le gérer par des incisions cornéennes, un implant torique ou par une opération complémentaire par laser.
- une absence de myopie forte. Le calcul d'implant est alors moins précis et il existe souvent des lésions maculaires contre-indiquant l'implant progressif. Il faut alors plutôt s'orienter vers une chirurgie de myopie par implants monofocaux.
- un calcul d'implant très précis car une faible erreur de calcul peut entraîner un résultat décevant.
- une chirurgie parfaite : micro-incision, capsulorhexis centré recouvrant les bords de l’implant, bon centrage de l’implant, polissage capsulaire soigneux, gestion de l'astigmatisme, absence d’incident per-opératoire.
- opérer les deux yeux, les performances visuelles de chaque oeil se complétant et se potentialisant. La neuro-adaptation fait que la vision s’améliore pendant quelques mois.
- Le surcoût (par rapport à des implants monofocaux) n’est pas remboursé par l’Assurance maladie qui estime que la pose d’implants multifocaux relève d’une chirurgie réfractive.
- le choix judicieux de la marque de l'implant multifocal
On peut distinguer les implants multifocaux en implants réfractifs et en implants diffractifs, baucoup plus utilisés, qui agissent par diffraction de la lumière sur les foyers de loin, de près et intermédiaire. Chaque implant multifocal a ses spécificités. Certains implants multifocaux donnent un meilleure vision de loin, d'autres une meilleure vision de près, d'autres une meilleure vision intermédiaire. Certains implants donnent moins d'effets secondaires à type d’éblouissement, de halos ou un meilleur contraste. Le mode de vie actuel met en évidence l’importance de la vision intermédiaire dans une zone de 40 à 80 cm environ : utilisation de smartphone, tablette, écrans d’ordinateur, tableaux de bord.
- Les implants bifocaux donnent une bonne vision de loin et en lecture. La vision intermédiaire est un peu moins performante (ATLisa bifocal, Acrisof IQ Restor, Tecnis multifocal, Biflex M, Médicontur, Bunnylens MF…). L’addition de près peut être différente. Certains implants ont un mode de fonctionnement indépendant du diamètre pupillaire, d’autres y sont plus sensibles.
- Les implants trifocaux (ATLisa trifocal, Fine Vision, PanOptix, Synergy) favorisent les zones de vision intermédiaire. La vision de loin est bonne. La vision de près est légèrement moins bonne qu’avec les implants bifocaux. L’incidence des halos est plus fréquente qu’avec les implants bifocaux diffractifs, diminuant généralement avec le temps.
- Le Mix and Match consiste à panacher les implants en mettant sur les deux yeux des implants de propriétés différentes. Par exemple bifocal sur un oeil, trifocal sur le second.
- Les implants à profondeur de champ étendue (EDOF). Plus récents, ces implants s’adressent aux patients craignant les effets secondaires à type de halos mais néanmoins désireux d’avoir une certaine indépendance aux lunettes. Il faut alors comprendre que l’on va favoriser au maximum la vision de loin et intermédiaire au détriment de la lecture qui peut alors nécessiter un complément en lunettes. On pourra proposer un implant Mplus ou Mplus X, EDOF (implants Tecnis Symfony, Tecnis Eyance, ATLara, Miniwell, Synthesis) ou un implant réfractif à faible addition (Mplus Comfort MF15). Une microbascule sur un oeil lègèrement myopisé de -0,50 d permet d’optimiser la vision de près. Une autre option est un implant monofocal sur un oeil, à profondeur de champ sur l’autre oeil.
Des ré-interventions sont possibles
Si le résultat visuel ne correspond pas aux attentes, si la monovision ou les implants multifocaux sont mal supportés, il est possible de procéder à des améliorations de la correction de trois façons.
1 – Les implants peuvent être changés dans le mois qui suit leur pose. Au delà, l’intervention est plus périlleuse du fait des adhérences qui se développent entre la capsule et l’implant, exposant au risque de rupture zonulaire ou capsulaire et d’issue de vitré et ses complications (placement de l’implant non optimal, oedème maculaire, décollement de rétine…).
2 – Une opération de complément par laser sur la cornée (Bioptic) peut corriger :
- une myopie laissée volontairement sur un oeil pour la vision de près mais finalement trop importante et inconfortable. Un presbyLASIK myopique pourra corriger à la fois la myopie et la presbytie sur cet oeil.
- un astigmatisme résiduel pour améliorer la vision de loin.
 - une presbytie qui n’existait pas auparavant car elle était compensée par la myopie peut être traitée par un presbyLASIK.
Ces interventions de retouche par laser sont assez délicates et demandent une expertise particulière en chirurgie réfractive laser du chirurgien de la cataracte.
- une presbytie qui n’existait pas auparavant car elle était compensée par la myopie peut être traitée par un presbyLASIK.
Ces interventions de retouche par laser sont assez délicates et demandent une expertise particulière en chirurgie réfractive laser du chirurgien de la cataracte.
3 – Un implant supplémentaire (implant add-on) peut être ajouté devant l’implant pour corriger le défaut de vision résiduel (hypermétropie, myopie ou presbytie). Il peut être utile en cas de correction secondaire tardive.
Une chirurgie réfractive de la cataracte réussie apporte à l’opéré une satisfaction excellente et rapide, dépassant même souvent son attente. L’étude des besoins visuels est essentielle. La précision du calcul d’implant, le choix opportun de la stratégie et de l’implant, la précision chirurgicale et l’accompagnement post-opératoire sont les clés de la réussite.
L’auteur a déclaré ne pas avoir de conflit d’intérêt concernant les données publiées dans cet article