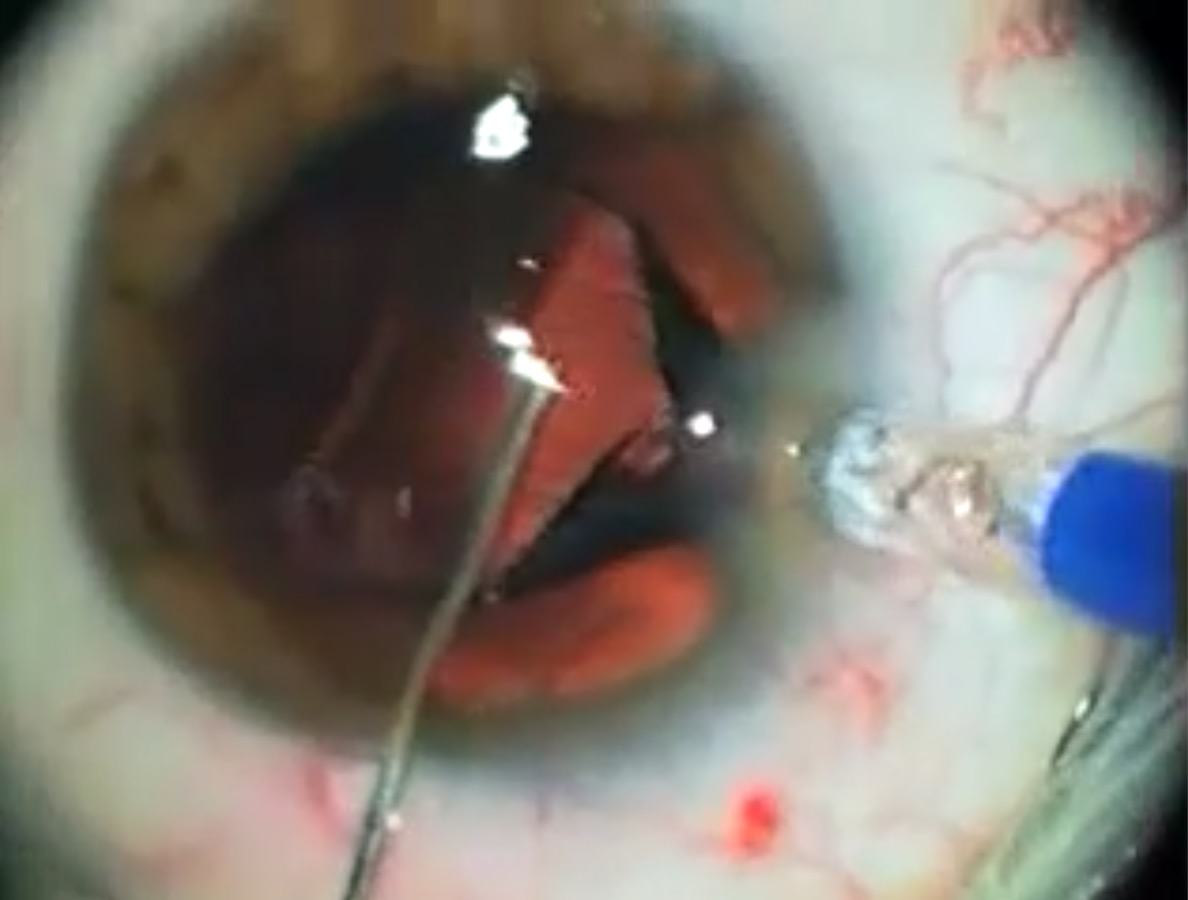
OPERATION DE LA CATARACTE
DOCTEUR MARC TIMSIT
CHIRURGIE DE LA CATARACTE
L'OP…RATION DE LA CATARACTE EN 2023
Tapez vos mots-clÈs dans le champ ci-dessous pour les publications et les rÈponses du Docteur Marc Timsit
VidÈo opÈration de cataracte Dr Marc Timsit
micro-incision de 2 mm auto-Ètanche - dÈcoupe de la capsule antÈrieure du cristallin (capsulorrhexis) - phako-Èmulsification du noyau cristallinien cataractÈ - lavage-aspiration du cortex - injection de l'implant.
>>>Posez vos questions avant d'Ítre opÈrÈ de la cataracte
SOMMAIRE DE CETTE PAGE
- Qu'est-ce que la cataracte ?
- Examen du patient
- Examens prÈ-opÈratoires
- L'opÈration de la cataracte est-elle une opÈration s˚re ?
- L'opÈration de la cataracte a bÈnÈficiÈ de l'Èvolution des implants
- On n'attend plus que la baisse visuelle soit importante
- Quels sont les signes de la cataracte ?
- Quelles sont les causes de la cataracte ?
- En combien de temps Èvolue une cataracte ?
- Comment traite-t-on une cataracte ?
- A quel moment convient-il de rÈaliser l'opÈration de la cataracte?
- La chirurgie ambulatoire.
- Le rÈsultat est-il toujours favorable?
- Peut-on se passer de lunettes aprËs une opÈration de cataracte?
- Quels sont les progrËs rÈalisÈs et attendus ?
- La chirurgie de la cataracte par laser
- OpÈration de la cataracte aprËs chirurgie rÈfractive
- >>>Voir aussi : La chirurgie de la cataracte
Docteur Marc Timsit - La cataracte est l'opacification du cristallin,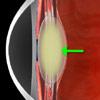 lentille placÈe ‡ l'intÈrieur de l'oeil, en arriËre de la pupille, par o˘ passe la vision. A l'Ètat normal, le cristallin est transparent et permet de focaliser l'image sur la rÈtine, zone visuelle tapissant la paroi postÈrieure de l'oeil qui capte l’information visuelle et la transmet au cerveau. Quand le cristallin s'opacifie la lumiËre ne peut plus passer au travers et la vision est brouillÈe.
lentille placÈe ‡ l'intÈrieur de l'oeil, en arriËre de la pupille, par o˘ passe la vision. A l'Ètat normal, le cristallin est transparent et permet de focaliser l'image sur la rÈtine, zone visuelle tapissant la paroi postÈrieure de l'oeil qui capte l’information visuelle et la transmet au cerveau. Quand le cristallin s'opacifie la lumiËre ne peut plus passer au travers et la vision est brouillÈe.
L'opÈration de la cataracte est la chirurgie la plus pratiquÈe dans le monde toutes chirurgies confondues. En France, 700000 personnes subissent une chirurgie de la cataracte tous les ans. Elle a fait d’Ènormes progrËs, tant sur le plan des techniques et des implants que sur les mÈthodes d’anesthÈsie employÈes.
1 • L'opÈration de la cataracte peut se borner ‡ supprimer la cataracte avec conservation des lunettes.
2 • Elle peut aussi actuellement Ítre considÈrÈe comme une vÈritable chirurgie rÈfractive au mÍme titre qu'une chirurgie de myopie qu'une chirurgie d'hypermÈtropie ou qu'une chirurgie de presbytie et l'occasion d'une 'nouvelle jeunesse', par la suppression des lunettes de loin, des lunettes de lecture ou de tout port de lunettes. Dans cette option il n'est pas nÈcessaire d'attendre que la cataracte Èvolue et que la vision baisse pour opÈrer mais il est possible d'opÈrer ‡ un stade prÈcoce chez un sujet relativement jeune puisque le but principal de l'opÈration est l'autonomie vis-‡-vis des lunettes.
La prÈvention des complications et les exigences visuelles nÈcessitent une expertise particuliËre et des choix pertinents pour cette chirurgie ‡ tort banalisÈe, en fait plus exigeante que jamais.
- Interrogatoire du patient sur les facteurs pouvant Ítre ‡ l’origine d’une cataracte : ‚ge, profession, maladies (diabËte…) traitements, antÈcÈdents oculaires…
- Mesure de l’acuitÈ visuelle pour Èvaluer l'importance de la cataracte.
-Le diagnostic de cataracte est fait ‡ la lampe ‡ fente. Cet examen permet de mettre en Èvidence l'opacitÈ du cristallin. Il existe trois types de cataracte :
 • la cataracte nuclÈaire touche le noyau du cristallin qui devient marron-orangÈ. Il s'agit d'une cataracte due au vieillissement. Son Èvolution est lente.
• la cataracte nuclÈaire touche le noyau du cristallin qui devient marron-orangÈ. Il s'agit d'une cataracte due au vieillissement. Son Èvolution est lente.
• la cataracte sous-capsulaire postÈrieure concerne gÈnÈralement des personnes plus jeunes, diabÈtiques ou trËs myopes. L'Èvolution est rapide, parfois en quelques mois. Cette cataracte est due ‡ une opacification en regard de la capsule postÈrieure.
• la cataracte corticale est caractÈrisÈe par une opacitÈ des couches corticales antÈrieures et postÈrieures du cristallin. Son Èvolution est lente.
Examen complet des yeux : mesure de la pression oculaire, dilatation pupillaire pour effectuer un fond d'œil, permet de dÈtecter une Èventuelle pathologie associÈe de la rÈtine (DMLA) ou du nerf optique (glaucome). L'examen du fond de l'œil permet d'examiner l'Ètat de la rÈtine et du nerf optique et donc de dÈterminer le niveau d'acuitÈ visuelle rÈcupÈrable aprËs l'opÈration.
Le diagnostic de cataracte fait, des consultations rÈguliËres permettent de surveiller l'Èvolution de la cataracte pour dÈcider de la date d'une intervention chirurgicale. Elle doit Ítre rÈalisÈe en fonction de l'Èvolution de la gÍne visuelle (acuitÈ visuelle et effets secondaires). L'opportunitÈ de l'opÈration dÈpendra du retentissement sur la vie sociale et professionnelle du sujet.
Examens ‡ pratiquer avant une chirurgie de la cataracte
Lorsque le traitement chirurgical de la cataracte est dÈcidÈ, il faut dÈterminer la puissance de l'implant intraoculaire, cristallin artificiel qui va remplacer le cristallin opacifiÈ.
Pour cela on effectue une biomÈtrie : elle permet de mesurer les dimensions de l'œil, sa longueur axiale, la courbure de la cornÈe (kÈratomÈtrie)
on peut alors dÈterminer la puissance de l'implant gr‚ce ‡ des programmes informatisÈs.
Le comptage des cellules endothÈliales est obligatoire afin de prÈvenir une complication cornÈenne (oedËme de la cornÈe).
D'autres examens complÈmentaires peuvent Ítre utiles : une OQAS pour dÈterminer l'importance de la cataracte sur un indice de transparence du cristallin, une Èchographie de la rÈtine OCT, une aberromÈtrie, une topographie cornÈenne...
L'opÈration de la cataracte est-elle aujourd'hui une opÈration s˚re ?
La cataracte, aujourd'hui, n'est pas synonyme de cÈcitÈ. Il ne faut pas hÈsiter, d'abord ‡ consulter dËs que l'on sent sa vue baisser et, ensuite, ‡ se faire opÈrer si tel est le conseil du chirurgien. Il ne sert ‡ rien d'attendre lorsqu'une cataracte est Èvolutive et que la vision baisse progressivement en sachant qu'aucun traitement mÈdicamenteux ou en collyre, aucun changement de lunettes ne peut empÍcher ou retarder l'Èvolution d'une cataracte. MalgrÈ son caractËre courant et les excellents rÈsultats obtenus dans la grande majoritÈ des cas gr‚ce aux progrËs de la technique chirurgicale et de l'anesthÈsie locale, cette opÈration reste une opÈration dÈlicate, non dÈnuÈe de risques, comme tout acte chirurgical. L'opÈration de la cataracte doit Ítre parfaitement maÓtrisÈe par un chirurgien dont la compÈtence et l'expÈrience influent beaucoup sur les rÈsultats. La qualitÈ de l'Èquipement est aussi importante pour faire bÈnÈficier son patient des derniËres acquisitions de la technologie moderne qui permet avec une grande sÈcuritÈ de redonner rapidement la vue et de mener une vie normale.
L'opÈration de la cataracte a beaucoup bÈnÈficiÈ de l'Èvolution des implants
L'implant, cristallin artificiel intra-oculaire, est la seule solution optique car l’implant est ‡ la mÍme place que le cristallin ÙtÈ. La phako-Èmulsification du cristallin par ultra-sons est une technique qui est utilisÈe maintenant depuis une quarantaine d’annÈes et qui a parfaitement fait ses preuves au long cours. Il n'existe pas de rejet ni de contre-indications. L'implantation peut se rÈvÈler impossible ou contre-indiquÈe en raison de conditions dÈcouvertes pendant l'intervention, et le chirurgien peut alors renoncer ‡ l'effectuer. Actuellement on dispose d’implants souples en acrylique ou en silicone qui ont l’avantage de pouvoir Ítre introduits dans l’oeil pliÈs sans avoir ‡ agrandir l’incision. Les implants peuvent convenir ‡ presque tous les patients. Aujourd'hui, en raison de l'augmentation du nombre de cataractes opÈrÈes plus tÙt, le style de vie des seniors est plus exigeant (voyages, sports, conduite, travaux divers), la qualitÈ de vision devient indispensable. Aussi est-il important de choisir un implant qui permette le meilleur confort de vision, sans gÍne liÈe ‡ la lumiËre, une meilleure sensibilitÈ au contraste de jour comme de nuit.
On dispose aujourd'hui d'implants capables de passer par de toutes petites incisions de 1 ‡ 2 millimËtres.  Leur qualitÈ optique s'amÈliore. Ce sont des implants qui protËgent la rÈtine gr‚ce ‡ une meilleure filtration des radiations solaires qui pÈnËtrent plus dans l'oeil lorsqu'on a retirÈ la cataracte. Des implants asphÈriques permettent une rÈduction des plaintes frÈquentes aprËs une opÈration de cataracte: l'Èblouissement, les aberrations optiques et la baisse de la qualitÈ visuelle en lumiËre basse. Ils amÈliorent la performance visuelle quand la lumiËre diminue avec un meilleur contraste et une meilleure apprÈciation des objets en mouvement.
Leur qualitÈ optique s'amÈliore. Ce sont des implants qui protËgent la rÈtine gr‚ce ‡ une meilleure filtration des radiations solaires qui pÈnËtrent plus dans l'oeil lorsqu'on a retirÈ la cataracte. Des implants asphÈriques permettent une rÈduction des plaintes frÈquentes aprËs une opÈration de cataracte: l'Èblouissement, les aberrations optiques et la baisse de la qualitÈ visuelle en lumiËre basse. Ils amÈliorent la performance visuelle quand la lumiËre diminue avec un meilleur contraste et une meilleure apprÈciation des objets en mouvement.
L'arrivÈe de nouveaux implants progressifs multifocaux utilisÈs pour corriger la presbytie permettent aussi de s'affranchir trËs souvent de lunettes pour la vision de loin et la lecture avec beaucoup moins d'effets secondaires qu'avec les implants utilisÈs jusque l‡.
On n'attend plus actuellement pour pratiquer une opÈration de la cataracte que la baisse visuelle soit trËs importante
Le taux de succËs important et les risques rÈduits, les conditions techniques (anesthÈsie locale, chirurgie ambulatoire avec quelques heures d'hospitalisation, incision trËs petite permettant une rÈcupÈration de la vie sociale trËs rapide) expliquent que la cataracte soit opÈrÈe beaucoup plus tÙt. On intervient dËs que la cataracte Èvolue en gÍnant de plus en plus la vision du sujet dans ses activitÈs quotidiennes.
Le dÈsir du sujet encore jeune dÈsirant une chirurgie rÈfractive, c'est-‡-dire s'affranchir de ses lunettes de loin comme pour lire incite aussi ‡ opÈrer plus tÙt pour corriger la myopie, l'hypermÈtropie et la presbytie associÈs ‡ la cataracte.
Il est habituel de considÈrer que l'opÈration de la cataracte est indiquÈe si l'acuitÈ visuelle est rÈduite ‡ 4/10. En fait cette notion est trop restrictive : ‡ la notion de quantitÈ visuelle chiffrÈe en 10Ëmes, il faut associer celle de qualitÈ de vision. Les sujets porteurs d'une cataracte ont souvent une trËs nette diminution de l'acuitÈ visuelle crÈpusculaire avec baisse de la sensibilitÈ au contraste dangereuse pour la conduite en fin de journÈe. D'autres besoins sensoriels sont fonction du mode de vie de chaque individu : de plus en plus de personnes ‚gÈes, par exemple, souhaitent Ítre aptes ‡ voyager, ‡ conduire sur de longues distances. Cette notion de besoin visuel individuel en fonction du type d'activitÈ est un ÈlÈment essentiel ‡ prendre en compte dans l'indication de l'opÈration de la cararacte.
Quels sont les signes de la cataracte ?
La cataracte se forme en gÈnÈral lentement et provoque une baisse de vision progressive sur plusieurs mois ou annÈes. La baisse de l'acuitÈ visuelle est le premier signe, elle s'installe trËs progressivement, durant des mois, voire des annÈes. Cette mauvaise vision ne peut pas Ítre corrigÈe par un changement de lunettes puisqu'il existe un obstacle visuel ‡ l’intÈrieur de l'oeil!
La cataracte s'accompagne souvent d'un Èblouissement (photophobie) surtout en vision ‡ contre-jour ou lors du passage de la lumiËre ‡ l’obscuritÈ. D'un halo autour des sources lumineuses. Dune baisse de la vision des contrastes : sensation de brouillard, d’objets ternes, gris‚tres, dÈlavÈs, moins lumineux. D’une vision double. D'une modification de la vision des couleurs. Souvent, les changements dans la vision des couleurs ne deviennent perceptibles qu'aprËs l'opÈration de la cataracte. Le jaunissement du cristallin atteint de cataracte filtrant la lumiËre bleue, les rouges et les orangÈs sont les mieux perÁus avant l'opÈration. AprËs l'opÈration les bleus seront mieux perÁus et les couleurs seront plus saturÈes.
La cataracte progresse lentement. Les signes sont multiples : l'Èblouissement est un signe majeur, en particulier en contre-jour. Il faut plus de lumiËre pour pouvoir lire. Une impression de voile. La modification de la vision des couleurs est perceptible si les deux yeux sont touchÈs de faÁon asymÈtrique. On peut alors les comparer. La nuit l'Èblouissement la rend la conduite de nuit difficile.
Quelles sont les causes de la cataracte ?
La cataracte la plus frÈquente est due au vieillissement et survient aprËs l'‚ge de 50 ans, parfois plus tÙt. La cause n'est pas connue mais des facteurs favorisants ont ÈtÈ mis en Èvidence. Ce sont l'hÈrÈditÈ, des facteurs nutritionnels (malnutrition, alcool, tabac, hypertriglycÈridÈmie), des facteurs de l'environnement (radiations solaires exposition solaire prolongÈe aux UV sans protection et pollution industrielle), certaines maladies oculaires (glaucome, myopie, uvÈite), certaines maladies gÈnÈrales (diabËte, insuffisance rÈnale, hypertension artÈrielle, dÈficit en calcium ou en magnÈsium, traitement corticoÔde prolongÈ), et les traumatismes oculaires.
En combien de temps Èvolue une cataracte ?
L'opacification du cristallin est progressive gÈnÈralement sur plusieurs annÈes. Dans l'immense majoritÈ des cas la vision de loin est abaissÈe alors que la lecture reste longtemps possible. Parfois la capsule postÈrieure du cristallin s'opacifie, la baisse visuelle touchant aussi la lecture, est alors rapide en quelques mois.
Comment traite-t-on une cataracte ?
Le changement de lunettes ne peut bien s˚r pas supprimer l’opacitÈ du cristallin. Il n'existe pas, ‡ l'heure actuelle, de traitement mÈdical qui ait fait la preuve d'une efficacitÈ rÈelle malgrÈ la multitude de collyres et de traitements par voie gÈnÈrale commercialisÈs. Le seul traitement actuel est donc la chirurgie : il consiste ‡ enlever le cristallin opacifiÈ pour rÈtablir la clartÈ de l'axe optique et ‡ le remplacer par un implant intra-oculaire.
Le chiffre d'opÈrations de la cataracte par an augmente de faÁon importante. Les raisons de cette augmentation sont multiples:
- amÈlioration des techniques de chirurgie qui a permis d'Èlargir les indications avec un fort taux de satisfaction pour les patients.
- dÈsir de vie active du sujet ‚gÈ qui dÈsirent une meilleure autonomie notamment en ce qui concerne la conduite automobile.
- vieillissement de la population.
A quel moment convient-il de rÈaliser l'opÈration de la cataracte ?
Une intervention chirurgicale pour traiter la cataracte est nÈcessaire lorsque :
- la personne prÈsente une gÍne aux activitÈs habituelles (conduite automobile, lecture, tÈlÈvision, activitÈs professionnelles ou loisirs...) ;
- son acuitÈ visuelle est Ègale ou infÈrieure ‡ 5/10.
On n'attend plus actuellement que la cataracte soit "m˚re" et le patient malvoyant. Le taux de succËs important actuel de cette chirurgie explique que l’on opËre beaucoup plus tÙt. On intervient dËs lors que la cataracte Èvolue en gÍnant de plus en plus la vision du sujet dans ses activitÈs quotidiennes. L’intervention est donc indiquÈe lorsque l’opacification du cristallin est telle que le patient ne voit plus suffisamment bien. En effet, il ne sert ‡ rien d'attendre : sans opÈration la cataracte va de venir plus dense et la vision de plus en plus mauvaise va majorer l'inquiÈtude du sujet.
Il est habituel de considÈrer que l'opÈration est indiquÈe si l'acuitÈ visuelle est rÈduite ‡ moins de 5/10. En fait cette notion est beaucoup trop restrictive : ‡ la notion de quantitÈ visuelle, il devient de plus en plus frÈquent de substituer celle de qualitÈ de vision. Les sujets porteurs d'une cataracte ont souvent une trËs nette diminution de l'acuitÈ visuelle crÈpusculaire avec baisse de la sensibilitÈ au contraste dangereuse pour la conduite en fin de journÈe. D'autres besoins sensoriels sont fonction du mode de vie de chaque individu : de plus en plus de personnes ‚gÈes, par exemple, souhaitent Ítre aptes ‡ voyager, ‡ conduire sur de longues distances. Cette notion de besoin visuel individuel en fonction du type d'activitÈ est un ÈlÈmÈnt essentiel ‡ prendre en compte dans l'indication chirurgicale de la cararacte.
L’opÈration devient en outre plus dÈlicate quand la cataracte est ÈvoluÈe et le succËs moins prÈvisible quand la rÈtine est inexaminable du fait de l'opacification importante du cristallin.
La crainte d’une opÈration sur l’oeil organe perÁu comme Èminemment sensible et noble ne doit donc pas retarder la solution de la chirurgie.
MÍme si on opËre de plus en plus tÙt, l'‚ge avancÈ n'est pas un obstacle ‡ l'opÈration de la cataracte. Il n'y a pas de limite d'‚ge gr‚ce aux techniques chirurgicales actuelles et ‡ l'anesthÈsie locale : une personne centenaire peut aisÈment Ítre opÈrÈe.
L'opÈration de la cataracte peut Ítre pratiquÈe le plus souvent sous anesthÈsie locale par collyre anesthÈsique (anesthÈsie topique) ou par une petite injection indolore au coin de l'oeil.
Des examens gÈnÈraux doivent effectuÈs avant : biologiques, Èlectrocardiogramme. Une consultation par l’anesthÈsiste est indispensable quelques jours au moins avant l’opÈration.Habituellement le patient entre le jour mÍme de l’opÈration. Il sortira le mÍme jour aprËs quelques heures en mode de chirurgie ambulatoire ‡ hospitalisation trËs courte ou le lendemain s’il le dÈsire pour des raisons de commoditÈs personnelles.
Le rÈsultat de l'opÈration de la cataracte est-il toujours favorable ?
AprËs une chirurgie de la cataracte, dans la grande majoritÈ des cas, la vision est habituellement dÈj‡ trËs amÈliorÈe au bout de quelques jours.
Le point important ‡ bien expliquer est que la vision que l’on peut espÈrer rÈcupÈrer aprËs une opÈration de cataracte dÈpend de l'Ètat de la rÈtine et du nerf optique. S'ils sont normaux la rÈcupÈration visuelle sera excellente. Mais si le nerf optique est dÈj‡ atteint par un glaucome ou si la rÈtine centrale l'est par une dÈgÈnÈrescence maculaire, la rÈcupÈration visuelle aprËs l'opÈration de la cataracte sera partielle ou minime. L’association frÈquente d’une cataracte et d’une dÈgÈnÈrescence maculaire chez le sujet ‚gÈ ou myope pose toujours le problËme d’estimer la valeur de l’acuitÈ visuelle rÈcupÈrable aprËs l’opÈration de la cataracte. Il est donc primordial de pratiquer un examen soigneux pour Ètudier la rÈtine avant l'opÈration de la cataracte. Parfois cet examen est rendu difficile par la cataracte, et la rÈtine ne peut Ítre analysÈe utilement qu’aprËs l’opÈration.
Peut-on se passer de lunettes aprËs une opÈration de cataracte ?
>>chirurgie de la cataracte et suppression des lunettes
- Si le choix est fait d'une lentille monofocale classique, il est possible d'obtenir aprËs opÈration de la cataracte soit la vision de loin soit la vision de prËs sans lunettes que l'on soit myope, hypermÈtrope ou emmÈtrope.
- Les implants progressifs multifocaux
permettent de s'affranchir trËs souvent de lunettes pour la vision de loin et la lecture avec beaucoup moins d'effets secondaires qu'avec les implants utilisÈs jusque l‡.
- L'obtention d'une bonne acuitÈ visuelle sans correction passe par la maÓtrise de l'astigmatisme. En cas d'astigmatisme net supÈrieur ‡ 1,25 d, le port de lunettes corrigeant cet astigmatisme sera nÈcessaire pour obtenir une bonne vision de loin. La correction de l'astigmatisme est cependant possible lors de la chirurgie : soit au niveau de la cornÈe (micro-incision, choix du site d'incision, incisions relaxantes, soit par l'utilisation d'un implant torique corrigeant l'astigmatisme.
Quels sont les progrËs rÈalisÈs et attendus dans la chirurgie de la cataracte ?
Une rÈduction des complications
L'opÈration de la cataracte peut connaÓtre des complications, infectieuses ou techniques. Les complications infectieuses de l'opÈration de la cataracte sont rares, concernant environ une opÈration sur 1 000. La rÈduction de ce risque passe par une meilleure organisation des blocs opÈratoires, notamment gr‚ce aux mÈthodes d'accrÈditation (Iso 9000) qui Ètablissent des protocoles prÈcis d'aseptie. Une mÈthodologie rigoureuse de prise en charge de l'infection permet d'en limiter les sÈquelles. Les autres complications de l'opÈration de la cataracte (1 ‡ 3 %), sont liÈes ‡ une rupture de la capsule postÈrieure du cristallin et sont plus ou moins graves (oedËme maculaire, dÈcollement de rÈtine). Leur rÈduction passe ‡ la fois par une meilleure formation des chirurgiens et par un perfectionnement des machines.
L'Èvolution du matÈriel utilisÈ
- Les appareils de derniËre gÈnÈration sont beaucoup plus sÈcurisants puisqu'ils assurent un meilleur contrÙle de la pression au sein de la chambre antÈrieure de l'oeil. Ce sont, en effet, les variations de pression qui sont le plus souvent responsables des ruptures de la capsule postÈrieure lors de l'opÈration de la cataracte.
- l'Aqualase, dont le principe est d'utiliser l'eau pour Èmulsionner la cataracte. Cette opÈration est moins traumatisante pour la capsule postÈrieure et ne provoque pas d'Èchauffement de la cornÈe.
- Il existe de nouvelles techniques d'opÈration de cataracte par micro-incision permettant de moins fragiliser l'œil en rÈduisant la taille des incisions et de minimiser l'astigmatisme induit. La technique de micro-incision biaxiale utilise deux incisions de 1,5 mm, la technique de micro-incision coaxiale utilise une seule incision de 2,2 mm ou encore plus petite.
- Pour diminuer l'incidence de l'opacification de la capsule postÈrieure il est possible d'utiliser des implants ‡ bords carrÈs, ‡ angulation postÈrieure, acryliques hydrophile ou hydrophobe.
- Implants avec filtre ‡ lumiËre bleue contibuant ‡ la protection rÈtinienne. Si tous les implants commercialisÈs actuellement sont munis d'un filtre protÈgeant des ultra-violets, une autre Èvolution permet d'incorporer un filtre pour les longueurs d'ondes de la lumiËre dans le bleu, potentiellement toxique pour la rÈtine.
- Implants asphÈriques. La chirurgie de la cataracte est devenue une chirurgie rÈfractive. La prÈcision de la correction ne suffit plus, certains patients prÈsentant une acuitÈ visuelle satisfaisante peuvent dse plaindre de gÍne en basse luminositÈ, d'Èblouissment, de baisse de vision des contrastes. Les implants asphÈriques visent ‡ diminuer ces troubles. Ils amÈliorent la performance visuelle quand la lumiËre diminue et la nuit avec un meilleur contraste et une meilleure apprÈciation des objets en mouvement.
- Implants progressifs multifocaux permettent de s'affranchir trËs souvent de lunettes pour la vision de loin et la lecture avec beaucoup moins d'effets secondaires qu'avec les implants utilisÈs jusque l‡.
- Implants toriques. L' obtention d'une bonne acuitÈ visuelle sans correction passe par la maÓtrise de l'astigmatisme: micro-incision, choix du site d'incision, incisions relaxantes, utilistion d'un implant torique corrigeant l'astigmatisme.
La qualitÈ de la vision
La chirurgie de la cataracte est devenue une chirurgie rÈfractive. La prÈcision de la correction ne suffit plus, certains patients prÈsentant une acuitÈ visuelle satisfaisante peuvent se plaindre de gÍne en basse luminositÈ, d'Èblouissement, de baisse de vision des contrastes. Les implants asphÈriques visent ‡ diminuer ces troubles. Ils amÈliorent la performance visuelle quand la lumiËre diminue et la nuit avec un meilleur contraste et une meilleure apprÈciation des objets en mouvement.
L'Èvolution des implants
Leur qualitÈ optique s'amÈliore. Il existe dÈj‡ des implants protecteurs de la rÈtine gr‚ce ‡ une meilleure filtration des radiation. De nouveaux implants asphÈriques permettent une rÈduction des aberrations optiques. L'arrivÈe prochaine de nouveaux biomatÈriaux devrait encore amÈliorer les rÈsultats. Principalement : le phaco ersatz, l'implant intraoculaire intelligent (smart IOL), l'implant ajustable ‡ la lumiËre, ou absorbeur de lumiËre, les lentilles pourvues d'un diaphragme, ainsi que des lentilles trËs permÈables ‡ placer dans l'Èpaisseur de la cornÈe pour la chirurgie rÈfractive.
La chirurgie de la cataracte assistÈe par le laser femtoseconde
Depuis 2012 il est possible d'utiliser un laser femtoseconde pour effectuer certains temps de la chirurgie : l'incision, la dÈcoupe de la capsule antÈrieure et la fragmentation du noyau. Eventuellement des incisions cornÈennes pour rÈduire l'astigmatisme. Certains temps manuels de l'opÈration peuvent donc Ítre remplacÈs par le laser.
Il existe un surco˚t important et une lourdeur d'utilisation qui restreint pour le moment sa diffusion.
Il s'agit d'une technique nouvelle ayant commenÁÈ ‡ Ítre utilisÈe en 2012 qui permet l'utilisation du laser pour certains temps manuels de la technique chirurgicale habituelle : l'incision de la cornÈe, la dÈcoupe de la capsule antÈrieure du cristallin, la fragmentation du noyau et les incisions pour la correction de l'astigmatisme. Le laser permet une meilleure prÈcision pour la rÈalisation de ces temps opÈratoires. Il s'agit donc toujours d'une technique chirurgicale non exempte des risques habituels en particulier la rupture capsulaire avec chute de fragments cristalliniens dans le vitrÈ. L'opÈration est plus longue et plus co˚teuse ce qui devrait freiner la diffusion de cette technique. Des Ètudes complÈmentaires sont nÈcessaires pour apprÈcier la valeur mÈdicale ajoutÈe de cette nouvelle procÈdure.
Modifications apportÈes par le laser femtoseconde ‡ la chirurgie de la cataracte
Le laser Laser femtoseconde entraÓne un centrage de la dÈcoupe de la capsule antÈrieure trËs prÈcis. Le laser femtoseconde remplace les ultrasons pour la fragmentation du noyau du cristallin opacifiÈ (cataracte). L'Ènergie du laser est plus focalisÈe que les vibrations mÈcaniques engendrÈes par la phaco-Èmulsification par ultrasons. Le temps de fragmentation du noyau et de son aspiration d'aspiration est rÈduit.
Cependant cette technique prÈsente des inconvÈnients : l'opÈration est plus longue. Il existe une courbe d'appentissage pour le chirurgien. Il faut toujours effectuer une ouverture chirurgicale de l'oeil pour effectuer la phacoaspiration et introduire l'implant. La pupille peut se resserrer pendant l'opÈration, gÍnant la visualisation du cristallin qui peut Ítre source de complications.
Les implants sont toujours les mÍmes qu'auparavant.
Le co˚t de l'opÈration de la cataracte assitÈe par laser est plus ÈlevÈ car il faut payer l'amortissement d'un laser co˚teux.
Il existe plusieurs marques de laser femtoseconde pour la chirurgie de cataracte :
- LenSx (Alcon) - LensAR Inc. - Catalys, (Abbott) - Victus, Bausch and Lomb Technolas - LDV 8 Ziemer
OpÈration de la cataracte aprËs chirurgie rÈfractive
Le calcul d'implant aprËs chirurgie rÈfractive n'est pas aisÈ. Des dizaines de formules diffÈrentes ont ÈtÈ publiÈes pour calculer l'implant. Elles ne donnent pas toutes le mÍme calcul d'implant. Certaines utilisent les paramËtres existant avant et aprËs la chirurgie rÈfractive (pour se rapprocher du meilleur rÈsultat rÈfraction et kÈratomÈtrie) . L'expÈrience du chirurgien est, dans ce domaine, fondamentale pour obtenir le rÈsultat le plus prÈcis possible.
Voir : Chirurgie de la cataracte aprËs chirurgie rÈfractive